안녕하세요. 지난 글에서는 전방십자인대의 손상 후의 재활 과정에 대하여 살펴보았습니다.
https://bae-rehab.tistory.com/95
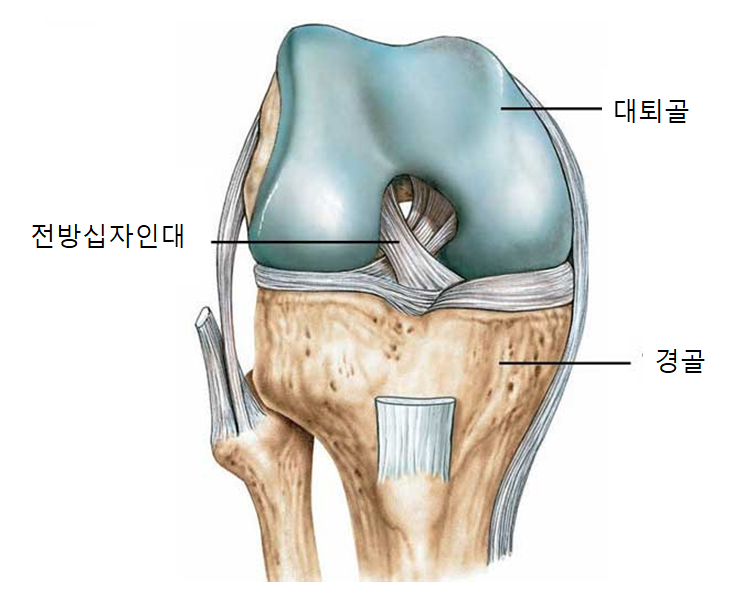
전방십자인대 (ACL) 손상 후 재활 (2)
안녕하세요. 지난 글에서는 전방십자인대의 해부학, 손상기전, 신체 진찰 및 수술에 관하여 알아보았습니다. https://bae-rehab.tistory.com/94 전방십자인대 (ACL) 손상 후 재활 (1) 안녕하세요. 정말 오랫�
bae-rehab.tistory.com
관절이 전체 가동범위동안 잘 움직이고, 근력만 충분하다면 재활은 끝난것일까요? 일상생활이나 스포츠 활동중에는 복잡한 움직임을 요구하는 상황들이 종종 있습니다. 따라서 활동을 많이 하는 사람의 경우 다양한 상황에 대처할 수 있는능력이 필요합니다.
동요 (perturbation) 는 신체 체계의 미세한 변화라고 할 수 있습니다. 예를 들면 위치와 속도를 빠르게 바꾸며 수비수를 제치는 농구선수처럼 예기치 않은 외부의 움직임에 의해 균형 체계의 변화가 초래됩니다.

동요 훈련 (perturbation training)
재활 중 무릎 관절을 불안정하게 하는 도전과제들을 점진적으로 제공함으로써 신경근 (neuromuscular) , 고유수용감각 (proprioception) 등을 훈련시켜 무릎 관절의 동적 안정성 (dynamic stability)을 획득하는 것이 목적입니다. 보통 수술 후 12주 정도부터 추천하지만, 개인차이는 있을 수 있습니다.
동요 훈련을 시작하기 전 신체 상태는 아래의 조건을 만족시켜야 합니다.
① 정상 관절 가동 범위
② 정상 보행
③ 눈 뜬 상태로 1분 동안 손상된 쪽 다리로 서기
④ 손상된 쪽 다리로 45도 쪼그려 앉기
다양한 테크닉이 있지만 모두 소개해드릴 수는 없어서 기본이 되는 것을 살펴보면,

① 롤러보드 전위 (그림 A, roller board translation) : 움직이는 롤러보드 표면 위에서 두다리 서기부터 시작합니다.
② 경사보드 동요 (그림 B, tilt board perturbation) : 환자를 경사 보드에 서게 하고 치료사가 갑자기 보드의 가장자리를 밟아 기울어지게 합니다. 이 동안 환자는 균형을 유지해야 하고 치료사가 동요를 적용한 후 중립 자세로 돌아오게 됩니다.
③ 롤러보드와 고정된 플랫폼 동요 (그림 C) : 환자가 롤러보드 위에 손상된 쪽 다리, 고정된 플랫폼에 반대쪽 다리를 딛고 서게 한 후 치료사가 롤러보드에 전위력을 줍니다.
훈련 동안 가해지는 동요는 다양한 형태로 점차 심화되는 과제들을 제공해야 합니다.
① 무작위로 리드미컬하게
② 작은 동요에서 큰 동요
③ 동요의 지속시간이나 속도의 변화
④ 단일 방향 움직임에서 여러 방향
⑤ 두발로 선 자세에서 한발로 선 자세
⑥ 시각적 피드백이 있는 상태에서 없는 상태 (눈감기 등)
⑦ 주의를 뺏는 활동 추가 (공 건네주고 받기 등)
한 다리로 균형잡기 훈련도 동요훈련의 일종이라고 할 수 있습니다. 불안정한 표면 (보수(BOSU) 등을 이용) 에서 무릎관절, 고관절 및 몸통(코어) 근육 강화 뿐만 아니라 신경근 훈련 효과까지 얻을 수 있습니다. 불안정한 표면에서의 훈련이 너무 어렵다면, 아래 그림과 같이 보수를 뒤집어서 양 다리로 균형을 잡거나 맨 바닥에서 균형 잡기를 우선 시도할 수 있습니다. 익숙해진다면 무게를 추가하여 훈련할수도 있습니다.

이러한 동요 훈련 동안 반응시간, 반응의 힘, 방향을 바꿀 수 있는 능력, 무릎 관절의 안정성 등을 확인합니다. 해부학적인 무릎 관절의 안정성은 수술이 얼마나 잘 됐는지에 달려있습니다. 하지만 기능적이며 동적인 무릎 관절의 안정성은 재활 프로그램에 달려있다고 생각합니다.
스포츠 활동으로의 복귀를 위한 가이드라인
최적의 확립된 가이드라인은 아직 부족한 실정입니다. 전방십자인대 재건술을 시행받은 4명 중 1명 꼴로 10년 내에 2차 전방십자인대 손상을 받는다는 통계를 보아도, 최적의 최종 단계 재활치료 가이드라인이 부족하다는 것을 알 수 있습니다. 따라서 제가 말씀드리는것은 하나의 방법일 뿐 절대적인 기준은 아님을 참고하시기 바랍니다.
현재 대개는 등속성 운동 평가를 통한 힘의 평가, 기능적 도약 검사 등의 결과를 수치화해서 스포츠로의 복귀가 준비되었는지 결정하는 편입니다. 아래의 카테고리별로 다양한 평가 방법이 있지만 우선 일부만 소개하도록 하겠습니다.
기능적 근력 검사
전반적인 측정방법으로 스쿼트를 가장 흔히 평가합니다. 보수(BOSU) 위에서 하기도 하고, 한 다리 스쿼트로 평가하기도 합니다.
동적 관절 안정성 (균형과 고유수용감각)
① 눈 뜨고 한다리 서기
② 눈 감고 한다리 서기
③ 불안정한 지면 (보수, Wobble board 등) 에서 한다리 서기
민첩성
① 사이드 셔플 스텝 (side shuffle step)

② 카리오카 (carioca) : 어깨는 정면을 향하도록 유지한 상태에서 좌우를 측면으로 움직이는 동안 다리는 앞뒤로 교차하는 방식입니다. 몸통의 회전과 협응력을 평가할 수 있습니다.

③ 8자 달리기 : 두 개의 원뿔을 6~10미터 거리에 놓고 원뿔 주위를 8자 모양으로 두 바퀴 달립니다. 그 후 출발 위치 (예, 원뿔의 우측에서 좌측) 를 바꿔서 다시 달립니다.
플라이오메트릭 (Plyometrics)
근육의 사전 스트레칭 (pre-stretching) 을 통해 결과적으로 더 강한 동심성 수축을 발휘하는 빠르고 강력한 움직임을 가리킵니다. 따라서 모든 점프 동작은 플라이오메트릭 동작으로 여겨집니다. 예를 들어, 그냥 선 자세에서 점프하는 것 보다는 무릎을 굴곡시킨후 (대퇴사두근의 사전 스트레칭) 점프를 하면 더 세게, 더 높이 점프할 수 있습니다.
① 두다리로 뛰고 거리 재기
② 한다리로 뛰고 거리 재기 : 가장 흔히 사용
③ 한다리 3단 뛰기
④ 한다리 3단 교차 뛰기
⑤ 한다리 교차 건너뛰기
고급 하지 스포츠 평가 (advanced lower extremity sports assessment, ALESA) 는 스포츠에 복귀하려는 하지 손상이 있는 운동선수의 기능적 평가를 위해 고안된 도구입니다. 아직 표준화된 평가 도구로 인정받지는 못했기 때문에 간단히 소개만 하겠습니다. 그러나 평가에 포함된 항목들이 이미 널리 임상적으로는 쓰이고 있습니다.
평가 전에 10~15분 정도 역동적인 준비운동을 한 후
ALESA 평가
· 양쪽 다리 스쿼트 (10번 반복)
· 한쪽 다리 스쿼트 (최소 60도 굴곡 상태로 5초간 유지)
· 양쪽 다리로 멀리 뛰기
· 한 다리로 멀리 뛰기 (single leg hop test)
· 한 다리 3단 뛰기 (single leg triple hop test)
· 한 다리 3단 교차 뛰기 (single leg crossover hop test)
· 한 다리 6미터 뛰고 시간재기
· 한 다리 뛰기 : 정지 (10번 반복)
· 한 다리 3단 뛰기 : 정지 (5번 반복)
· 한 다리로 눈뜨고 균형잡기 (30초)
· 한 다리로 눈감고 균형잡기 (30초)
· 8자 모양으로 뛰기 (6~10미터)
· 전력질주 시작 : 정지 (40미터)

총 13가지의 항목 중 11가지 이상 통과하는 것을 기준으로 합니다. 반복을 이용하는 검사는 최소 80%이상 수행해야 통과하며, 한 다리로 수행한 거리나 시간을 측정하는 검사는 하지대칭지수(LSI) 85% 이상이어야 통과합니다.
하지대칭지수의 경우 3회 검사 동안의 평균거리나 시간을 계산한 후, 정상측의 평균값에 대한 손상측의 평균값의 백분율을 구하여 산출합니다.
평가에서 제시한 역동적 준비운동들의 구성이나 평가항목별 자세한 기준이 있지만, 지면 관계상 우선은 생략하겠습니다. 궁금하신 분은 댓글 주시면 알려드리겠습니다. 감사합니다.
'의학 토픽 ' 카테고리의 다른 글
| 복근 (코어 근육) 과 허리의 안정성 - (1) (0) | 2020.08.13 |
|---|---|
| 허리를 튼튼히 잡아주는 엉치엉덩관절 (천장관절) & 등허리근막 (1) | 2020.07.24 |
| 전방십자인대 (ACL) 손상 후 재활 (2) (0) | 2020.06.08 |
| 전방십자인대 (ACL) 손상 후 재활 (1) (0) | 2020.06.02 |
| 골반기울임, 자세에 따른 허리와 목의 정렬 (거북목/일자목) (1) | 2020.01.31 |